本网 姜成富 姜莉 武汉讯:近日,湖北省中西医结合医院北湖总院多学科协作成功救治一例消化道大出血患者。
“小肠憩室出血,憩室距回盲部50cm,再晚一点人就救不回来了。”1月13日凌晨3点,刚下手术台的胃肠外科副主任章由贤给消化内科一病区裴畅医生发来了一条术后反馈的信息,至此,一例急性消化道大出血患者依托多学科协作成功救治。
1月12日下午,18岁的小张因“腹痛2天,黑便1天”来到了湖北省中西医结合医院急诊科就诊。因患者黑便、面色苍白,急诊科医生考虑患者诊断为“消化道出血”,随时可因大量失血而出现休克、死亡,于是立即将患者收入消化内科一病区。
入院以后,经积极的止血治疗后,小张仍反复便血,且血红蛋白持续下降,病情变得十分危重。经屈银宗主任组织科内讨论后,决定立即行急诊内镜检查明确出血原因。在麻醉科余景友副主任医师的保驾护航下,龚承先副主任医师为患者施行了无痛胃肠镜检查。胃镜检查时未发现出血病灶,结肠镜检查发现回肠末端20cm及以下可见大量咖啡色血液潴留,未发现出血病灶,排除了大肠及上消化道出血可能,最终考虑为小肠出血,缩小了出血范围。
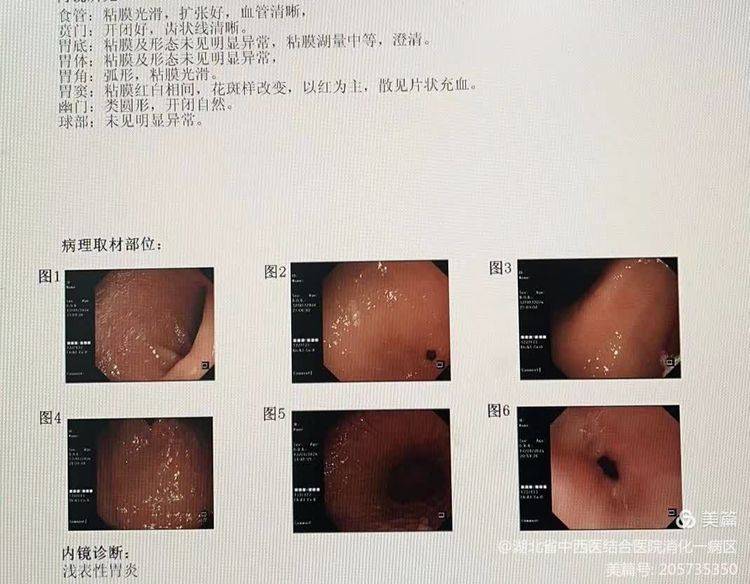
急诊胃镜:未见明显出血
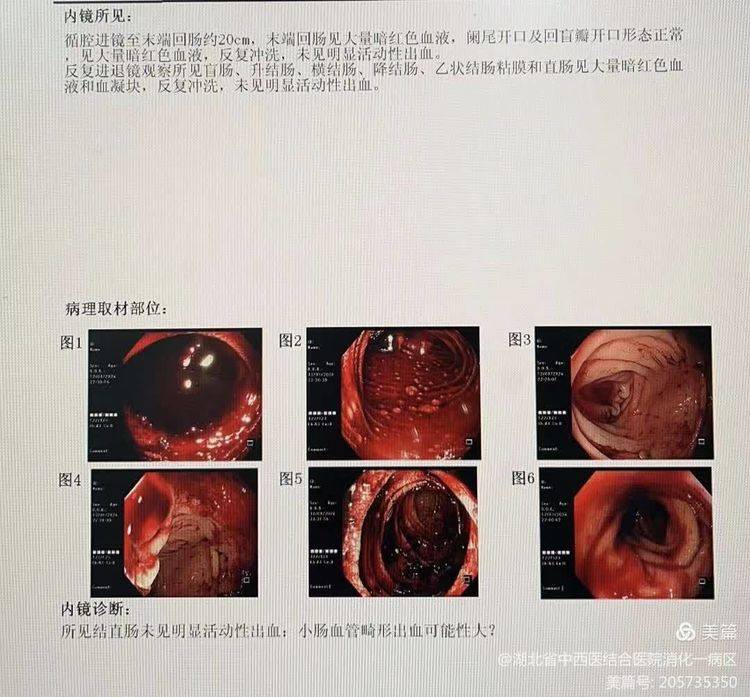
急诊肠镜:回肠末端及以下消化道可见大量咖啡色液体潴留
小肠出血的诊断及定位是临床比较棘手问题,为了尽快明确出血部位和原因,挽救患者生命,消化内科一病区屈银宗主任迅速启动了多学科诊疗(MDT),邀请介入科及普外科参与救治。介入科廖凯兵主任迅速赶至医院,带领介入科团队紧急开展腹腔动脉造影术,术中发现肠系上动脉回肠动脉分支“蚯蚓状”血管畸形并可见造影剂明显外溢,考虑小肠出血,出血原因及出血部位已基本明确。经由消化内科、介入科及胃肠外科组成的MDT团队讨论后一致认为该患者有手术指征。当时已是凌晨,胃肠外科沈阳主任医师立即从家中返回医院,带领胃肠外科团队开展急诊手术,因为有了前期胃肠镜及DSA的指引,很快在距回盲部50cm小肠肠壁内发现大小约6*3cm的憩室,憩室内可见大量血凝块,遂立即对病灶进行切除。术后患者病情稳定,未再有便血,复查血红蛋白已升至59g/L,转ICU观察。
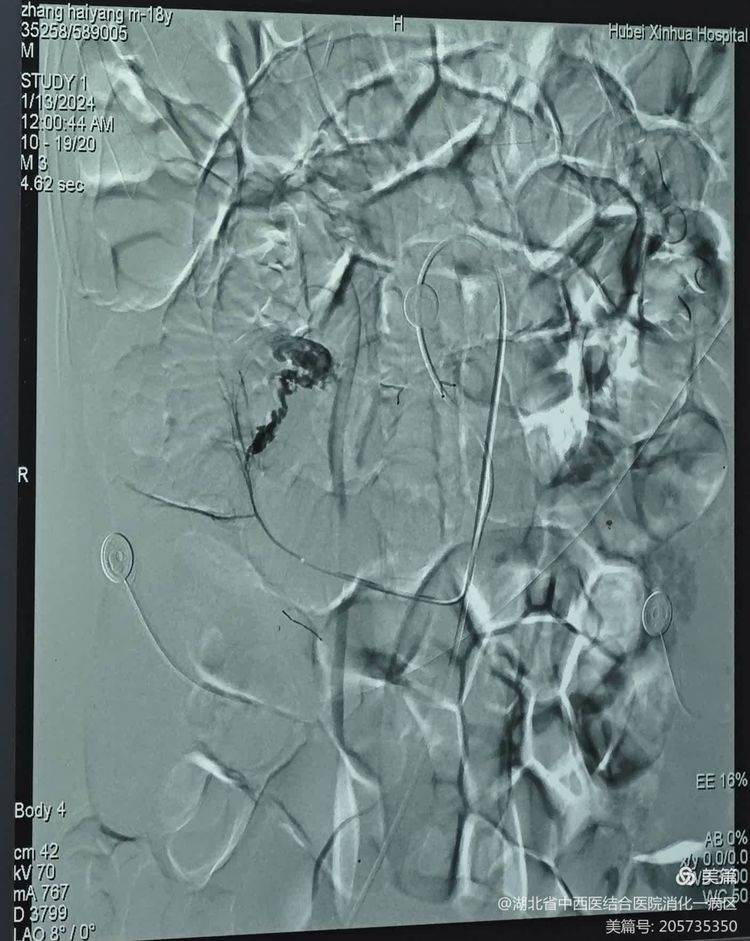
急诊腹腔动脉造影术:肠系上动脉回肠动脉分支“蚯蚓状”血管畸形并可见造影剂明显外溢,考虑小肠出血可能。
一场多学科联合的救治工作顺利落下帷幕,时间就是生命!患者整个病程中出血量约3000ml,消化内科、介入科、胃肠外科等多科室迅速联动,全程紧张有序,配合默契,在2个小时内就明确了出血部位,争分夺秒切除了病灶,终使命悬一线的患者重获新生。这样“丝滑”的多学科联合救治工作流程让患者家属连连称赞!
消化内科屈银宗主任介绍,消化道出血起病急、病情危重,就诊不及时可有生命危险。小肠位于消化道中段,约有5-6米长,弯曲多,移动度大,是全消化道最难检查的部分,加之小肠出血病因多样、病情复杂、临床表现无特异性,大大增加了小肠出血诊断治疗的难度。小肠憩室合并消化道大出血在临床上少见,普通胃镜或结肠镜、一般影像学检查(如X线、CT等)都难以发现出血部位,在无法明确出血部位的情况下,外科手术也难以顺利实施。腹腔动脉造影术是将造影剂注入腹腔动脉来显示血流,通过X线显影来确定出血部位。屈银宗主任医生提示,消化道出血如果出血量小,大多可通过内科药物治疗之后即可止血。如果出血量大,甚至出现失血性休克,需要紧急治疗,否则将危及生命。
小肠出血病因不同,预后也不同,且出血诊断治疗的难度大,因此建议患者出现消化道出血症状时及时就医,以免耽误病情。

专家简介
屈银宗 主任医师
湖北省中西医结合医院消化内科一病区主任、湖北省中医药大学硕士生研究生导师、湖北省中西医结合消化学会常委、湖北省中西医结合消化内镜分会常委、武汉市消化学会委员、武汉市消化内镜学ESD学组委员
擅长中西医结合诊治各种消化道疾病,如急慢性胃炎、反流性食管炎、炎症性肠病、病毒性肝炎、肝硬化等;行消化内镜操作近三十年,擅长内镜下消化道早癌的筛查及内镜下各种四级技术操作,包括EMR、ESD、POEM内痔的硬化治疗以及食管曲张静脉套扎等先进技术。

龚承先 硕士研究生 副主任医师
湖北省中西医结合学会消化内镜专委会青年委员
擅长慢性胃炎、消化性溃疡、胰腺炎、消化道出血、肝炎、肝硬化、消化道早癌的诊疗,能熟练掌握胃肠镜、放大内镜、共聚焦内镜和超声内镜检查。擅长胃肠息肉及消化道早癌的内镜下治疗(EMR、ESD术)、内痔硬化剂治疗、肝硬化出血的内镜下治疗有较高的水平,2017年在国家消化系统疾病研究中心北京友谊医院进修学习,对消化道早癌的内镜下诊疗有较高的水平。
